
喘息
- アレルギー科
- 呼吸器内科
診療内容 アレルギー科
気管支喘息の発作は、夜間から朝方にかけて起こる激しい咳込みや、「ヒューヒュー」「ゼーゼー」という胸の音が特徴で、処置が遅れると命に関わる可能性もゼロではありません。
気管支喘息と診断された場合、発作が起こらないように長期的に適切な管理をしていくことが重要です。
ここでは、気管支喘息の症状や原因、治療について解説します。
呼吸をするときの空気の通り道を「気道」といいます。
気管支喘息は、気道が炎症によって狭くなり、呼吸が苦しくなる病気のことです。
炎症が起きている気道は、ホコリ・たばこ・ストレスなどのわずかな刺激にも敏感に反応して狭くなり、気管支喘息発作を起こしてしまいます。
気管支喘息の症状や、どんなときに発作が起こりやすいのかについて解説します。
次のような症状がある場合、気管支喘息である可能性があります。
・呼吸時に、胸から「ヒューヒュー」「ゼーゼー」という喘鳴(ぜんめい)がある
・息苦しい
・咳込む
・胸苦しい
・のどに違和感がある
風邪などの場合、咳は昼夜問わず出ますが、気管支喘息の場合は夜間や早朝に、激しい咳や喘鳴、息苦しさを主症状とした発作が起こりやすくなります。
そのため、睡眠不足にも悩まされがちです。
その他、発作は以下のような場合にも起こりやすい傾向があります。
・夜間から早朝
・季節の変わり目
・悪天候のとき
・寒暖差が激しいとき
・疲労がたまっているとき
・風邪をひいているとき
・たばこやホコリなど、発作を引き起こす物質にさらされたとき
気管支喘息の発作はとても苦しいものですが、その原因にはどのようなものがあるのでしょうか。
気管支喘息の原因について解説します。
気管支喘息の原因は、アトピー型喘息と非アトピー型喘息の2つに大きく分けられます。
アトピー型喘息の原因は、アレルゲン(アレルギーのもとになる物質)に対するアレルギー反応です。
非アトピー型喘息の原因は、アレルゲン以外のもので起こります。
大人の気管支喘息では、非アトピー型の喘息が多いといわれています。
アトピー型喘息では、次のようなアレルゲンが原因となります。
・ハウスダスト
・ダニ
・カビ
・花粉
・ペットの毛やフケ
非アトピー型喘息では、次のようなアレルゲン以外のものが原因となります。
・風邪
・タバコの煙
・排気ガスなどの汚れた空気
・天候の変化
・アルコール
・ストレス
・運動
・薬(解熱鎮痛剤)
当院で行うことができる、気管支喘息の検査は以下のとおりです。
・血液検査(アレルゲン検査)
*非特異的IgE値…アレルギーのなりやすさで、一般的には200IU/mL以上で高いと判定します。
*抗原特異的IgE抗体…何がアレルゲンになっているかを調べます。
・血液検査(好酸球数)…アレルギーがあると数値が上昇し、一般的には4%以上、もしくは300個/㎣以上で高いと判定します。
・SpO₂ 血中酸素飽和度測定(けっちゅうさんそほうわどそくてい)
・呼気一酸化窒素(こきいっさんかちっそ)
気管支喘息と診断された場合、どのような治療が必要になるのでしょうか。
気管支喘息の治療や発作予防の方法について解説します。
ガイドラインでは、次の表のように重症度に応じた治療ステップが推奨されています。
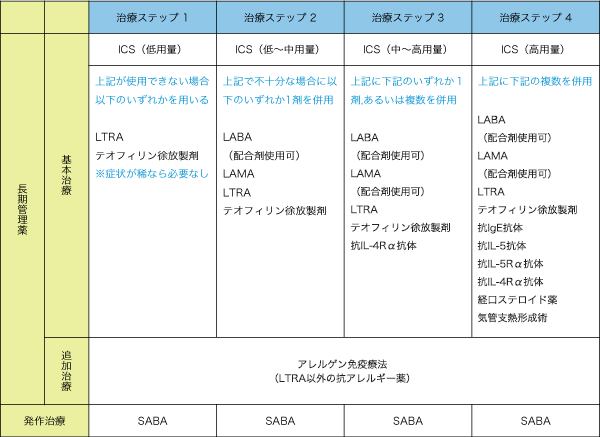
参考:アストラゼネカ「チェンジ喘息!」喘息予防・管理ガイドライン2021版
LTRA:ロイコトリエン受容体拮抗薬
LABA:長時間作用性β2刺激薬
LAMA:長時間作用性抗コリン薬
気管支喘息は、発作を繰り返すことで治りにくくなり、ますます発作が起こりやすくなって重症化してしまいます。
気管支喘息の治療で最も重要なことは、発作が起こらないように予防することです。
そのためには、上記の表のように、重症度に応じたステロイド吸入薬を普段から使用し、気管支喘息の状態を管理することが大切です。
ステロイドが効きにくい重症の気管支喘息の場合には、抗体製剤(こうたいせいざい)と呼ばれる注射薬が使われることもあります。
薬での管理以外にも、発作の原因となるものを日常生活からできるだけ取り除くことも重要になります。
室内の環境や体調を整え、禁煙や十分な睡眠などを心がけるようにしてください。
予防をしていても発作が起きてしまったときには、発作をしずめる治療が最優先となります。
狭くなった気道を速やかに広げる「短時間作用性吸入β2刺激薬」という気管支拡張剤を使用し、呼吸を楽にする治療を行います。
当院では、発作時の吸入治療も行っておりますので、症状がひどくなる前に受診ください。
喘息は現在のところ、完治はしない病気です。
ただし、治療を続けて管理がうまくいけば、長期間、場合によっては生涯にわたって発作を起こさず、健康な人と同様の生活を送ることが可能になります。
医師と相談しながら、重症度に合わせた治療を根気よく行っていきましょう。
子どもの頃に発症する気管支喘息は、「小児喘息」と呼ばれます。
小児の場合も大人と同じように、4つのステップに治療が分かれますが、乳児(2歳未満)、幼児(2〜5歳)、年長児(6〜15歳未満)で若干内容が異なります。
乳児・幼児の場合は、治療ステップ1・2までは、ネブライザー吸入と飲み薬(ロイコトリエン受容体拮抗薬という抗アレルギー薬など)が優先され、次のステップから吸入ステロイドを併用していきます。
年長児の場合は、治療ステップ2から吸入ステロイドの治療が基本となります。
詳しくは、小児喘息のページをご覧ください。
あわせて、日本小児アレルギー学会「小児気管支喘息治療・管理ガイドライン2023(web版)」もご覧ください。
気管支喘息の発作を繰り返すと、気道がどんどん硬く、狭くなっていき、難治化していきます。
なるべく軽症のうちから、発作を起こさないように管理していくことが、気管支喘息の治療では重要になります。
気管支喘息の症状がある場合には、我慢したり受診を後回しにしたりせず、早めに適切な治療を受けるようにしてください。
咳の発作のタイミング、喫煙歴、幼少期のアトピーの有無、最終喘息発作の時期、などを質問します。
これまでの治療歴について、詳細な問診を行いますので、お薬手帳を持参ください。
呼吸音に異常がないか、血中酸素飽和度(SpO₂)の低下を認めるかなど、医師が丁寧に診察を行います。
血液検査で、好酸球の上昇やアレルゲンの有無を確認します。
呼気一酸化窒素検査で、気道炎症を評価します。
呼吸機能検査で、気道閉塞の程度を評価することもあります。
喘息と診断された場合は、吸入ステロイドという吸入薬を開始します。
その他、症状にあわせて処方を追加します。
喘息発作状態であれば、点滴の治療や専門の病院に紹介することもあります。
クリニックプラスでは、事前LINE問診や、事前クレカ決済システムなど、テクノロジーを活用することで待ち時間を少しでも短くする取り組みを行っています。
また、平日は20時まで、さらには土日祝日も毎日診療することで、通院しやすい体制を整えています。
気管支喘息でお悩みの方は、ぜひ一度相談にいらしてください。